福祉施設SX
BPSDへの新たなアプローチ 認知症ケアの深化

認知症の人の尊厳を守り支え合う共生社会を目指す認知症基本法が施行されてから2年。これまで問題視されてきたBPSD対策が変わろうとしています。特養の認知症ケアにも大いに役立つ新ケアプログラムを取材しました。
大きな分岐点を迎えた認知症ケアの新機軸
東京都と東京都医学総合研究所の協働により2018年度から都内の介護事業所を対象に普及を図ってきた「日本版BPSDケアプログラム」。このプログラムは認知症の人の多くに見られる徘徊、暴言、介護抵抗といった行動・心理症状(BPSD)の背景にあるニーズを読み解き、客観的データに基づくチームケアが提供できるよう支援するツールです。
25年度までに同プログラムを導入したのは都内55自治体。1800名を超える介護従事者が研修を受け、多くの事業所で実践される中で利用者のBPSDの減少効果も出始めているそう。こうした成果から、本年4月より他の道府県でも無料で同様の研修が受けられるほか、認知症の人の状態変化が“見える化”されるオンラインシステムが利用可能に。今後、全国展開が進むことで、介護現場で長らく問題行動とされてきたBPSDに対するケアの在り方は、大きく変わっていくといえるでしょう。
本特集では、同プログラムの開発者である東京都医学総合研究所の西田淳志さんに概要はじめ、特養で導入することのメリットや運用の継続性を高めるコツなどを伺います。また、東京都での事業開始当初に研修を受け、認知症ケアの質向上に取り組んできた従来型特養「等々力の家」の事例を紹介するほか、24年度に新設された「認知症チームケア推進加算」の算定における「日本版BPSDケアプログラム」の取り扱いについても解説していきます。
拡大する日本版BPSDケアプログラム
お話をしていただいた方

東京⼤学 ⼤学院教育学研究科 客員教授
西田淳志氏
2008年、三重大学大学院医学系研究科修了(医学博士)。主な研究テーマは精神保健および認知症施策、思春期メンタルヘルスなど。20年より東京都医学総合研究所社会健康医学研究センター長に就任。同センター内「心の健康ユニット」リーダーを兼務しながら、人間の生涯にわたる心の発達と健康、それに影響を与える環境要因に関する研究を実施。認知症ケアについては諸外国の認知症施策の調査・研究を重ね、15年から16年にスウェーデンと共同で「認知症BPSDケアプログラム」を開発。これを基に18 年度から東京都との協働で実用化した「日本版BPSDケアプログラム」を都内の介護施設などで展開する普及事業を手掛けてきた。
BPSDケアに向けた3つの共通認識
認知症に伴う行動・心理症状(BPSD)は、ごく一部の人に見られるものではなく、経過を追うと90%の認知症の方が必ず経験することが科学的に判明しています。この症状をどう捉えるかが、ケアの在り方を大きく左右します。
BPSDを通じて、苦痛がどこにあるのかをアドミニストレーターを中心としたチームで的確に見つけ出し、ケアによってそれらを取り除くための仕組みが、本ケアプログラムです。
プログラムに取り組む前に、BPSDについて、以下の3つの認識を共有する必要があります。
①問題行動ではなく、メッセージとして読み解く:BPSDを不可解な問題行動として捉え、抗精神病薬などで抑え込むのではなく、認知症の方が抱える苦痛や痛みの「SOSのサイン」として捉えることが重要です。
②ケアに関わる人たちの視点をそろえる:BPSDは認知症の方が抱える症状が表に現れた「氷山の一角」です。水面下にどんな症状が潜んでいるのかを考え、介護に関わる人たちの視点と対応をそろえます。
③ケアの仮説と検証を繰り返すPDCAサイクル(上記の表を参照)を回し、仮説と検証を繰り返して、ケアに必要な真のニーズを見つけ出します。
これらの点を念頭に置いていただいた上で、実践に向けたご説明をさせていただきましょう。

日本版BPSDケアプログラムを実現するために
3回サイクルを回すと約70%の確率で症状が改善
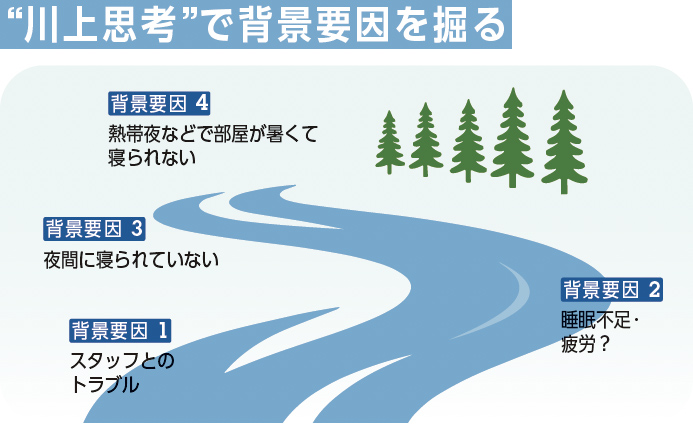
BPSDの背景要因をPDCAサイクルで分析するにあたり、川の流れをモデルに考えてみるとよいでしょう。表面化している現状=川下の要因を解決しても症状の改善が続かない場合には、より上流に隠れたニーズがあります。
例えば、夕方になるとスタッフとトラブルになる方がいるとします(下の図の背景要因1)。背景を調べると、その方には眠気や疲労の症状が見られ、夜間によく眠れていなかったと分かります。その理由は、厳しい熱帯夜によるものではないかと仮説を立て、居室の室温を1度下げる対応をしてみます。これで夕方のトラブルが少なくなるようなら、背景要因=“川上”の問題を解決したことになります。
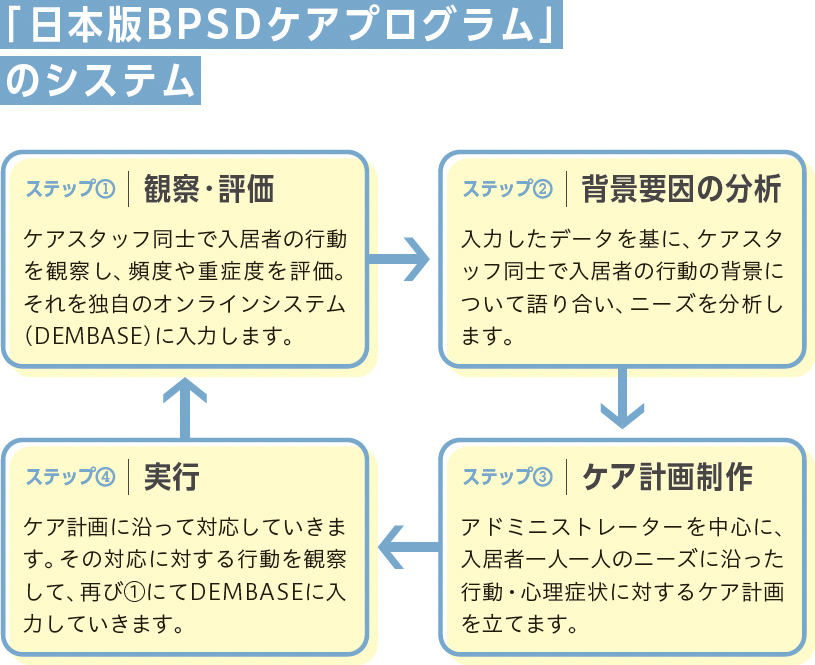
こうした一連のケアをオンラインシステムによって見える化し、検証・改善を図るプログラムが、このBPSDケアプログラムです。実際にどのようなプロセスを行うか説明します。上の『「日本版BPSDケアプログラム」のシステム』図も参考にしつつお読みください。
【ステップ①観察・評価】
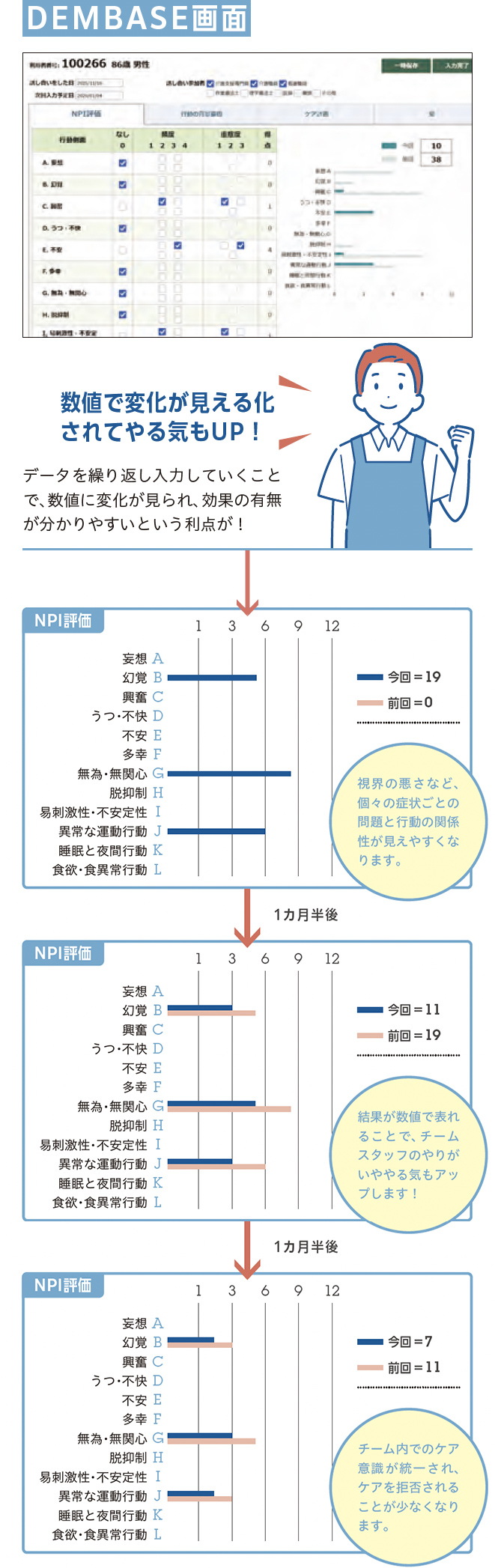
ここが先ほどご説明した川下の部分です。システム上で、上の表で掲げた12種類の症状についての国際的な評価尺度=NPIを使い、無為・無関心や不安といった目立ちにくい陰性症状もチェックします。NPIが見える化されることで、その後のケアの重要な指針となります。
【ステップ②背景要因の分析】
ここは一番大事なところです。認知症の人の苦痛の原因となりやすいチェックリスト23項目(下表参照)の評価を行います。科学的知見によれば、BPSDの背景要因の約7割は、痛みや不快感、かゆみなど、基本的な身体的ニーズが満たされていないことにあるとされています。また、このときに処方薬を入力することで、意識障害やせん妄を起こしやすい薬がハイライトされます。これをきっかけに、薬剤師や主治医に相談する入り口をつくることができます。
【ステップ③ケア計画制作】
②に沿って、チームで議論してケア計画を作成します。要因は複数存在するため、川上と川下の関係性を整理して仮説を立てます。また、何が効いているか分からなくなるため、ケア計画は多くても2つ程度に絞り込みます。
【ステップ④実行】
ケアを約1カ月半実施し、再び①に戻ります。ケアによって合計得点が下がれば正解、上がればやり方を変えるメッセージとして受け取ります。
12のNPI評価尺度
【症状】
A.妄想 B.幻覚 C.興奮 D.うつ・不快 E.不安 F.多幸 G.無為・無関心
H.脱抑制 I.易刺激性・不安定性 J.異常な運動行動 K.睡眠と夜間行動
L.食欲・食異常行動
本システムによって①の状況が可視化されるため、チームで手応えや、問題意識の共有がしやすくなります。通常、このサイクルを3回回すと約70%の確率で症状が改善し始めるという統計がとれています。このサイクルで症状が安定してきた場合、具体的にはNPIの評価が一桁台まで下がった段階で、1カ月半の評価サイクルを3カ月から半年に伸ばして評価を繰り返してみてください。人によっては再度症状が現れる場合もありますから、柔軟な対応で継続していただければと思います。
システムを定着させるフォローアップ体制の充実
以上のことから、このシステムを継続することで、認知症ケアの質が飛躍的に高まります。その継続のために必要なのがフォローアップ体制です。私どもは以下の体制を無料で提供しています。
●eラーニングとZoomフォローアップ
初期研修に加え、各事業所の事例に対してZoomで直接助言。
●オンラインシステムの活用
症状の変化を見える化し、チームで手応えを共有します。実践・研修が行えるオンザジョブトレーニング(OJT)にもなります。
●インストラクターによる支援
都内に約50名いるインストラクターが、無料でZoomでの助言(スーパービジョン)や、事業所への訪問サポートを行います。
●月1回のオンライン勉強会
症状のメカニズムやケア、AI活用など、最新の知見を学ぶ場を設けて知識を共有します。
このシステムを徹底することでケア従事者の負担が減ることを皆さんで共有していただくことが、システム定着の重要なポイントになると思います。この4月からは東京都以外の事業所様にもシステムや研修を無料で開放いたします。ご要望やご相談がありましたら、遠慮なく私どもの研究室までご一報ください。
現場での日本版BPSDケアプログラム
お話を聞いた人


アドミニストレーターケアマネジャー
勝俣洋子さん
社会福祉法人 奉優会
特別養護老人ホーム等々力の家
住所:東京都世田谷区等々力8-26-16
https://www.foryou.or.jp/corp1/todorokinoie/
東京都内を中心に神奈川や埼玉で150以上の事業所を運営。奉優会グループ全体で3,000名超の従業員が各地域で福祉サービスを提供。「等々力の家」は法人初の特養として2001年開設。従来型施設60床、ショートステイ12床。日本版BPSDケアプログラムのアドミニストレーター養成研修は18年にケアマネジャーの勝俣さんが修了して以来、同施設に十数名在籍。法人全体では50名以上の従業員がアドミニストレーター養成研修を受けている。勝俣さん自身はアドミニストレーターの学びを支援するインストラクターとしても活躍中。
特養こそ効果が出やすいBPSDケアプログラム
日本版BPSDケアプログラムを継続することで、行動・心理症状は実際どの程度改善されるのか。前出の西田淳志さんらによる検証事業(2019年度実施※)で、特養における改善効果が在宅やグループホームなどより大きく、NPI評価が1回目と3回目では12点も減少。これは日々現れていたBPSDの重く頻繁な症状が、ほぼなくなったに等しい数値だそう。「この検証で在宅・施設共に十分効果があることが証明されました。とりわけ特養の変化量が高かったのは職員の観察と接触頻度が多く、より正確かつ高密度にケアプログラムを展開できたから。また重度の人ほど効果が出やすいことも分かり、症状を薬で抑えようとするよりも本プログラムを繰り返す方がリスク軽減になるといえます」と西田さんは語ります。
こうしたエビデンスに基づいて認知症ケアの質向上を図ってきたのが、東京都世田谷区にある従来型特養「等々力の家」。ケアマネジャーの勝俣洋子さんは18年にアドミニストレーター養成研修を受講。認知症の人の状態が〝見える化〟され、適切なケアにつながる新しい手法に感心し、すぐに施設長をはじめ現場職員らに周知して体制づくりに取り組んだそう。
「以前は介護職員それぞれの感覚で入所者さんのBPSDが評価され、ケアマネとして戸惑うことも多かったんです。しかし、このプログラムを導入してからは評価が数値化され曖昧さがなくなりました。オンラインシステム(DEMBASE)で評価情報がシンプルに視覚化されるので分かりやすく、チームで問題意識を共有しやすくなり、みんな忙しくても効率的に話し合う時間が増えました」
同施設では入所者60名を半数ずつ2フロア体制でケアしており、BPSDを評価している入所者情報をPDFで出力し、全スタッフに共有。これが職員全体の意識の底上げになっているようです。
「導入当初こそNPIで『どの程度までが妄想といえるのか?』などと悩みつつ回答していたので時間がかかりましたが、2回、3回とやるうちに入所者さんへの理解も深まりスムーズに評価できるように。要は評価作業に慣れてくるわけですが、その一方で日常的に背景要因を見ていくうちに職員らの入所者さんを観察する目が深化していると感じています」
実際、同プログラムを継続することで入所者・職員共に気持ちが楽になっていく、という現象が起きているのだそう。暴言などの症状が顕著だった男性入所者も落ち着いたことで、実家がある九州まで家族と帰省できたそうです。

西田先生からのアドバイス
評価作業やケア計画はDXやAI活用で時短&質向上
「プログラム導入時、初回は時間がかかるものですが、2回目以降は30分程度で済むこともあります。評価作業のDX化や時短術は、東京都で活躍してきたインストラクターらがオンライン支援で情報提供もしてくれています。AIは局所的に活用するのがオススメ。ケア計画を50文字以内に落とし込む作業をAIに任せてみる。そしてAIが結論付けた内容を『なぜこのようにまとめたのか』と人間たちで分析していくと大変勉強になります」
※令和元年度厚生労働省老健事業 「認知症BPSDケアプログラムの広域普及に向けた検証事業」
評価対象:居宅介護支援(NPI評価7.40点改善)、小規模多機能(同7.64点)、認知症GH(同10.45点)、老人福祉施設(同12.08点)の利用者132名(各事業体33名×3回測定)
本研修は認知症チームケア推進研修に該当
日本版BPSDケアプログラムで成果を出してきた「等々力の家」でも、これからの課題は同プログラムを継続していくための仕組みづくりだと勝俣さんは言います。
「私どもの法人は多くの事業所を運営しているため職員の異動も頻繁。各施設にアドミニストレーターを配したチームを維持してプログラムを継続するための〝引き継ぎ問題〟があります。このことは『認知症チームケア推進加算』を算定していくことにもつながるので、今後さらにアドミニストレーター職員を増やす必要があります」
確かに同加算は、「認知症介護指導者養成研修」、「〜介護実践リーダー研修」と「〜チームケア推進研修」のトリプル修了者を複数名確保し、持続可能なチームケア体制を組む必要も。この点が高いハードルとなり、特養における同加算取得数は伸び悩んでいます。
とはいえ、左の表にあるように今回紹介した無料で受けられる日本版BPSDケアプログラムのアドミニストレーター養成研修は「認知症チームケア推進研修」に該当します。まずは研修を通してBPSDの概念を問題行動から“その人からのメッセージ”に変えていくことから始めてみませんか。
認知症チームケア推進加算とケアプログラムについて
【認知症チームケア推進加算の目的】
認知症の行動・心理症状(BPSD)の発現を未然に防ぐため、あるいはBPSD出現時に早期に対応する適切な認知症ケアを推進する観点から、 2024年度(令和6年度)介護報酬改定より新設されました。
【算定要件( 一部抜粋)】
①認知症介護指導者養成研修(加算Ⅰ)・認知症介護実践リーダー研修(加算Ⅱ)を修了し、かつ、認知症チームケア推進研修を修了した者を1名以上配置。
②複数人の介護職員からなる認知症の行動・心理症状に対応するチームを組んでいること。
【認知症チームケア推進加算における「日本版BPSDケアプログラム」の扱い】
都内:2024年(令和6年)3月に厚生労働省が、東京都において日本版BPSDケアプログラムのアドミニストレーター養成研修を「認知症チームケア推進研修」として実施する扱いを可としました。
都外:2025年(令和7年)4月に厚生労働省が、全国において日本版BPSDケアプログラムのアドミニストレーター養成研修修了者を「認知症チームケア推進研修」修了者としてみなす扱いを可とする通知(令和6年度介護報酬改定に関するQ&A /Vol.14)を発出しました。
※参照:「日本版BPSDケアプログラムの実践 ーオンラインシステムを活用した効果的な展開ー」東京都医学総合研究所 社会健康医学研究センター 西田淳志
西田先生からのアドバイス
加算ありきで導入するより理念共有が成功の第一歩
「逆説的ですが、加算を取るのに役立つからプログラムを導入しようというだけでは、続けていくのが難しくなるかもしれません。新しい手法を取り入れる際、職員さんたちは疑心暗鬼になりがちです。そんなときに大切なのが、『何のためにやるのか』といった理念や目的意識を職員に周知し、プログラムの持続可能性を引き出していけるリーダー的存在です。そうした役割を担うアドミニストレーターの養成やサポート体制も充実しているので、ぜひともご活用ください」
プログラムの申し込み:東京都福祉局 高齢者施策推進部
在宅支援課 認知症支援担当 米津理香 ☎︎03-5320-4276(直通)
プログラムに関する問い合わせ:東京都医学総合研究所 ☎︎03-6834-2292(研究室直通)
構成=及川静/取材・文=菅野美和、一角二朗

背景要因の分析のチェックリスト23項目
身体的ニーズ
姿勢
環境
※複数の要因にチェックが付いた場合、対応の「優先度」を話し合いましょう。一度に網羅的に対応せず、多くても2〜3の要因に的を絞ることが重要で す。(「日本版BPSDケアプログラム」より)